
本サイトに掲載されている情報、写真、イラストなど文字・画像等のコンテンツの著作権は特段の記載がない限り、公益社団法人日本産科婦人科学会に帰属します。
非営利目的かつ個人での使用を目的として印字や保存を行う場合やその他著作権法に認められる場合を除き、本会の許諾なくWEBサイトのデータの一部又は全部をそのまま又は改変して転用・複製・転載・頒布・切除・販売することを一切禁じます。
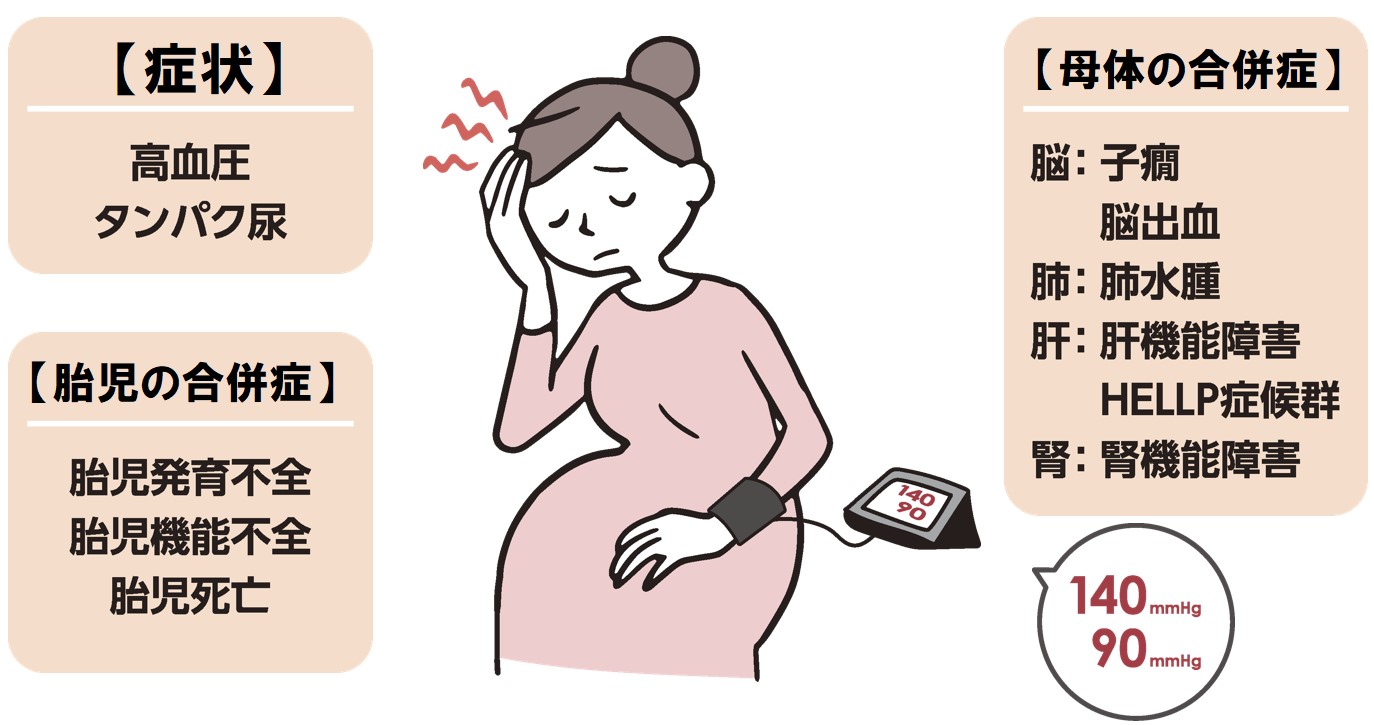
妊娠高血圧症候群は、妊娠中に高血圧がみられる病気です。以前は妊娠中毒症と呼ばれ、日本で妊産婦が死亡する原因の第1位だったこともあります。最近は管理が進歩し、妊娠高血圧症候群で亡くなる方は少なくなりましたが、今でも脳出血の原因になるなど、注意が必要な産科合併症です。
妊娠高血圧症候群の原因は、今もよく分かっていません。ただ、子宮の中で赤ちゃん(胎児)に栄養や酸素を供給する、胎盤という臓器がカギを握っているようです。もし妊娠の初期に胎盤をうまく形成できないと、妊娠が進んでからも胎盤が十分に機能しないので、胎児の栄養や酸素が不足してしまいます。母体は、この状態を何とか補おうとして、子宮や胎盤への血液量を増やそうとする結果、血圧が上昇してしまうのではないかと考えられています。
妊娠高血圧症候群は、妊婦さんの10~20人に1人の割合で起こると言われています1)。妊娠高血圧症候群になるリスクが高いのは、もともと糖尿病や高血圧、腎臓の病気を持っている、肥満がある、年齢が高い(40歳以上)、ご家族に高血圧の方がいる、双子などの多胎妊娠、初めてのお産(初産婦)、以前に妊娠高血圧症候群になったことがある、といった方々です。
妊娠中に、上の血圧(収縮期血圧)が140mmHg以上、または、下の血圧(拡張期血圧)が90mmHg以上になった場合、妊娠高血圧症候群と診断します。とくに収縮期血圧が160mmHg以上、または、拡張期血圧が110mmHg以上になった場合は、重症の妊娠高血圧症候群であり厳重な管理が必要です。
病院やクリニックで血圧を測ると血圧が高くなる「白衣高血圧」の妊婦さんも多いので、そのような方には家庭で血圧を測っていただきます(家庭血圧測定)。家庭血圧が140/90mmHgを越えたら要注意であり、もし160/110mmHgを越えるようなら直ちに産婦人科へご連絡ください。
妊娠高血圧症候群には、いくつかの種類があります。
妊娠20週以降に初めて高血圧を発症しますが、出産後12週までに軽快します。尿のタンパク(タンパク尿)はありません。
妊娠20週以降に初めて高血圧を発症し、タンパク尿も出ますが、出産後12週までに軽快します。ただし、タンパク尿がなくても、肝臓や腎臓の機能障害、脳卒中や神経障害(子癇発作)、血液凝固検査の異常や血小板低下(血液凝固障害)、胎盤の機能低下による胎児の発育不全(子宮胎盤機能不全)などを認めた場合は、妊娠高血圧腎症と診断されます。
①妊娠する前あるいは妊娠20週より前から、高血圧であった方が、妊娠20週以降に妊娠高血圧腎症の症状を発症した場合や、②もともと腎臓の病気を持っていた妊婦さんが、妊娠20週以降に高血圧を発症した場合は、加重型妊娠高血圧腎症と診断されます。
妊娠する前あるいは妊娠20週より前から、高血圧であった方が、出産まで加重型妊娠高血圧腎症の症状を発症しなかった場合は、高血圧合併妊娠と診断されます。
発症時期による分類もあります。
妊娠34週より前に発症した妊娠高血圧症候群
妊娠34週より後に発症した妊娠高血圧症候群
とくに、妊娠34週未満で発症する早発型は、重症化しやすいと言われています。
妊娠高血圧症候群に特徴的な症状はありませんが、むくみ(浮腫)や頭痛、めまい、目が見えにくいといった症状には要注意です。とくに、これまで経験したことがないような頭痛や、ろれつが回りにくい、手足が動きにくい、ふだんと違う胃の痛みや吐き気を自覚したら、すぐに産婦人科へ連絡してください。
妊娠高血圧症候群が重症になると、お母さんは、血圧上昇とタンパク尿に加えて、けいれん発作(子癇)、脳出血、肝臓や腎臓の機能障害、肝機能障害・溶血・血小板減少が同時に起こるHELLP症候群、肺に水が溜まり呼吸困難になる(肺水腫)といった、重い合併症を引き起こすことがあります。
一方、赤ちゃんも、発育が遅れたり(胎児発育不全)、状態が悪化して苦しくなったり(胎児機能不全)、胎盤が子宮からはがれたり(常位胎盤早期剥離)、ときには亡くなってしまう(胎児死亡)ことさえあります。
このように妊娠高血圧症候群は、お母さんと赤ちゃんの生命に関わる、とても危険な病気です。
血圧が140/90mmHgを越えたら、安静が必要です。家庭血圧が160/110mmHgを越えたり、タンパク尿を伴う場合(妊娠高血圧腎症)は、入院管理が必要です。血圧を下げる薬(降圧薬)や、けいれん(子癇)を予防する薬(硫酸マグネシウム)が投与されることもありますが、根本的な治療にはなりません。このまま妊娠を継続すると、お母さんや赤ちゃんが危険な状態に陥ると判断された場合は、たとえ赤ちゃんが未熟な時期であっても、陣痛促進剤で分娩を誘発したり、帝王切開で妊娠を終結することになります。高血圧は出産後に改善することがほとんどです。ただ、高血圧がなかなか軽快しない方もおられるので、注意深いフォローアップが必要です。
妊娠高血圧症候群の早期発見と早期治療には、定期的に妊婦健診を受けて、適切な産科管理を受けることが、最も大切です。海外では、以前の妊娠で妊娠高血圧腎症を発症した方に、次回は妊娠初期からアスピリンを投与して、高血圧の再発を予防しようという試みがあります2)。
妊娠高血圧症候群を発症した方は、将来 高血圧症や糖尿病、脂質異常症(高脂血症)といった生活習慣病を発症するリスクが高いことが分かっています。妊娠・出産を終えた後も、過剰なカロリーや塩分の摂取は控え、定期的に運動を行い、体重を適正にコントロールすることで、ご自身の健康を守ってほしいと思います。
![]() 日本産婦人科医会:「妊娠・出産のための動画シリーズ」
日本産婦人科医会:「妊娠・出産のための動画シリーズ」
【参考文献】
1) Umesawa M, Epidemiology of hypertensive disorders in pregnancy: prevalence, risk factors, predictors and prognosis. Hypertens Res.
2) Rolnik DL, Aspirin versus Placebo in Pregnancies at High Risk for Preterm Preeclampsia. N Engl J Med.