
本サイトに掲載されている情報、写真、イラストなど文字・画像等のコンテンツの著作権は特段の記載がない限り、公益社団法人日本産科婦人科学会に帰属します。
非営利目的かつ個人での使用を目的として印字や保存を行う場合やその他著作権法に認められる場合を除き、本会の許諾なくWEBサイトのデータの一部又は全部をそのまま又は改変して転用・複製・転載・頒布・切除・販売することを一切禁じます。
子宮は、妊娠したときに胎児を育てる場所になる子宮体部と、出産のときに産道の一部になる子宮頸部に分けられます。このうち子宮頸部に発生するがんが、子宮頸がんです。
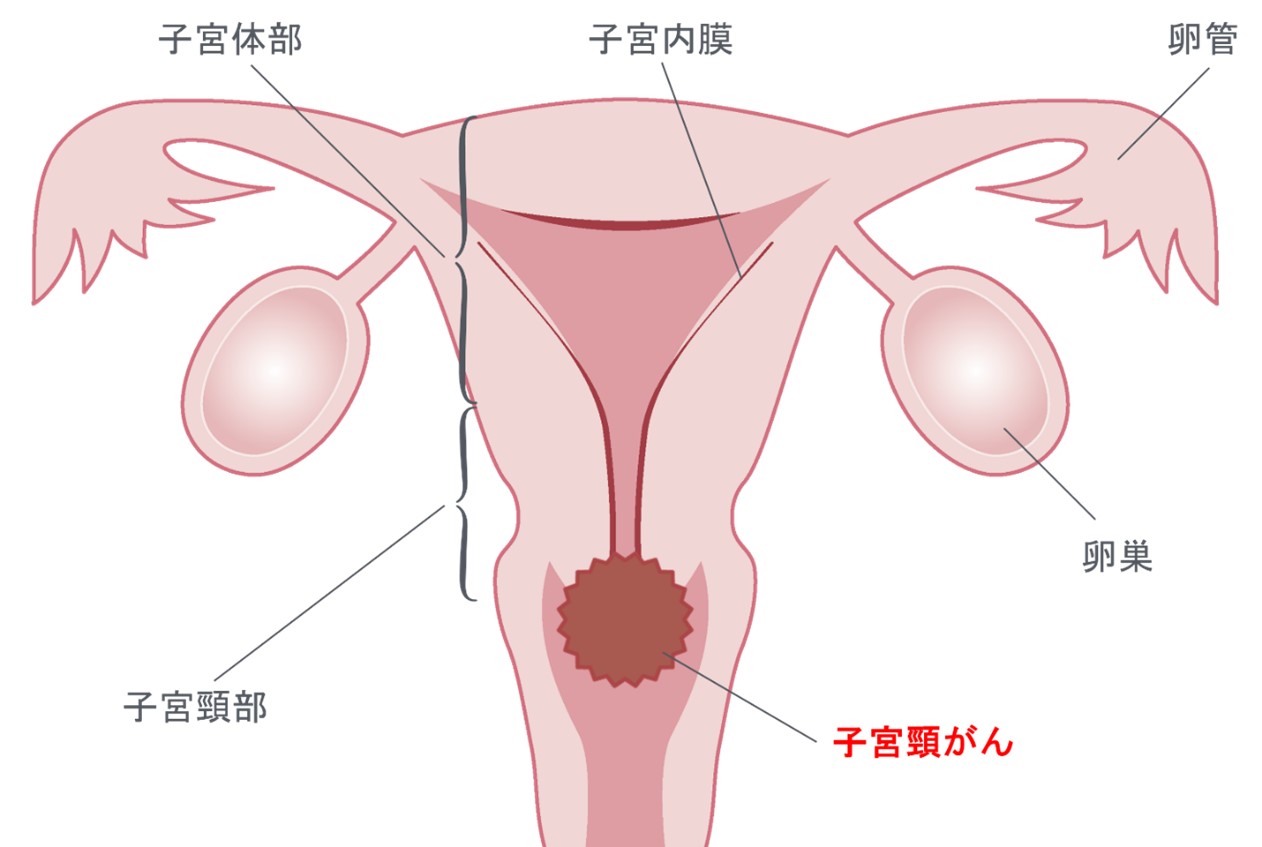
日本では、毎年約1万人の女性が子宮頸がんにかかり、約3,000人の方が亡くなっています。子宮頸がんの発症は30~40代がピークで、とくに若い世代で多いことが問題になっています。
ほとんどの子宮頸がんは、ヒトパピローマウイルス(HPV)というウイルスの感染が原因で、発生することが分かっています。HPVは、性的な接触によって男性にも女性にも感染する、ありふれたウイルスです。性交経験のある女性の大半が、一生に一度は感染したことがあるといわれています。HPVが子宮頸部に感染した場合、約10%の方で感染が長期間持続します。感染が自然に治癒しなかった一部の方が、子宮頸部異形成とよばれる前がん病変を経て、数年後に子宮頸がんへ進行すると考えられています。
HPVへの感染を予防することで子宮頸がんの発症を防ぐ、HPVワクチンが開発され、世界110か国以上で接種されています。9種類のHPVの感染を防ぐ9価HPVワクチンを接種すると、8~9割の子宮頸がんを予防できると言われています。世界保健機関WHOも、HPVワクチンの有効性と安全性を確認し、性交渉を経験する前(10代前半)にワクチン接種するよう推奨しています。HPVワクチンを接種すると、HPVの感染率が低下し、子宮頸がんの前がん病変も減少することが証明されており、カナダやイギリス、オーストラリアではHPVワクチンの接種率が80%を超えています。
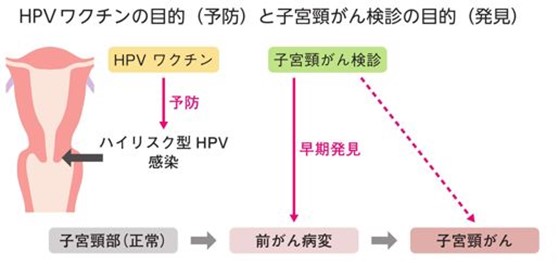
出典:日本婦人科腫瘍学会「患者さんとご家族のための子宮頸がん、子宮体がん、卵巣がん 治療ガイドライン第3版」p.21
日本では2009年12月にHPVワクチンが承認され、2013年4月から定期接種がスタートしました。ところが、ワクチン接種後に様々な症状が出現したとの報道がなされ、国内でのワクチンの積極的接種勧奨を一時的に差し控える事態となりました。実際には、ワクチン接種が原因でこれらの症状が生じたという科学的な証拠は存在せず、ワクチン接種との因果関係も証明されていません。私たちの学会も、一般の方々が安心してHPVワクチンを受けられるよう、正しい情報の提供と安全な体制づくりに努めてきました。
2022年4月より厚生労働省と全国の自治体が、HPVワクチンの接種を推奨し、その普及に努めています。現在日本では、女性で2価・4価・9価、男性で4価のHPVワクチンを接種することができます。
![]() 日本産科婦人科学会:「子宮頸がんとHPVワクチンに関する正しい理解のために」
日本産科婦人科学会:「子宮頸がんとHPVワクチンに関する正しい理解のために」
![]() 日本婦人科腫瘍学会:「一般の皆さまへHPVワクチン(子宮頸がんワクチン)についてQ&A」
日本婦人科腫瘍学会:「一般の皆さまへHPVワクチン(子宮頸がんワクチン)についてQ&A」
初期の子宮頸がんでは、自覚症状がほとんどありません。もし子宮頸がんが進行すると、おりもの(帯下)の異常や、月経以外の不正な性器出血、性交時の性器出血、下腹部の痛みなどを自覚するようになります。これらの症状がある方は、早めに産婦人科を受診してください。
子宮の入り口にあたる子宮頸部を、ブラシなどでこするように細胞を集めて、がん細胞や前がん病変(異形成)の細胞がないか顕微鏡で調べます(子宮頸部細胞診・子宮頸がん検診)。20歳を過ぎたら、不正性器出血といった症状がなくても、国や自治体が定めた方法で子宮頸がん検診を受けましょう。HPVワクチンを接種した方も、子宮頸がん検診を受けるよう勧められています。
子宮頸部の細胞診検査で前がん病変(異形成)やがんが疑われた場合は、コルポスコピーという拡大鏡で観察しながら、疑わしい部位の組織を採取(生検)します。その組織を顕微鏡で詳しく調べて、子宮頸部の腫瘍が、表面だけの上皮内腫瘍(異形成や上皮内がん)か、それとも周囲へ浸潤する子宮頸がんか診断します(病理組織検査)。もし子宮頸がんと診断されたら、内診やCT・MRI・PETなどの画像検査で、がんの広がりやリンパ節・他臓器への転移を調べます。これらの検査結果に基づいて、がんの進行期(ステージ)が決定されます。
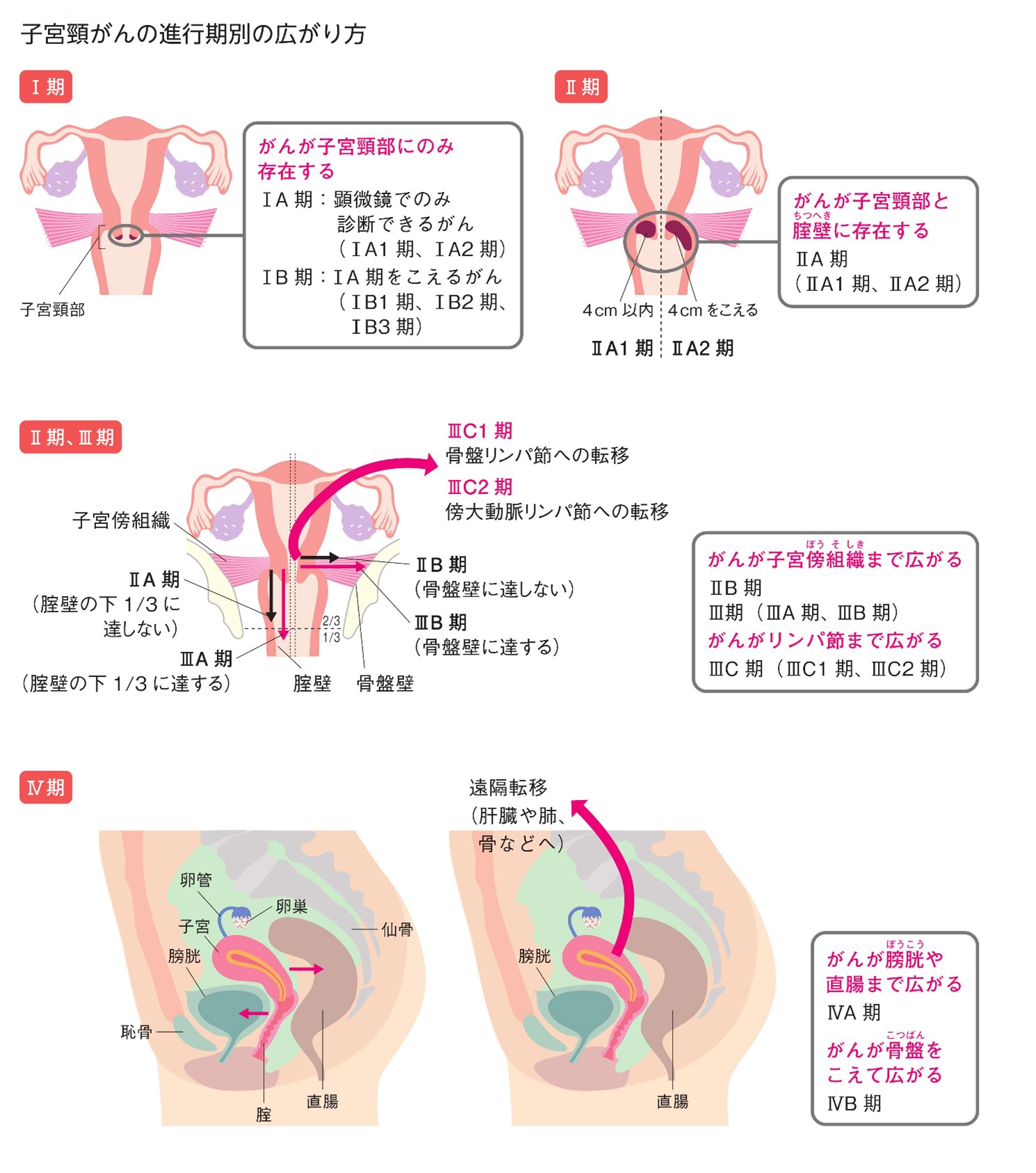
出典:日本婦人科腫瘍学会「患者さんとご家族のための子宮頸がん、子宮体がん、卵巣がん 治療ガイドライン第3版」p.31
子宮頸がんの治療は、①手術療法、②放射線療法、③がん薬物療法(抗がん剤、分子標的薬、免疫療法など)の3つを、単独もしくは組み合わせて行います。がんの進行期(ステージ)と、患者さんの年齢や持病(基礎疾患)、将来の妊娠・出産を希望するかなどについて、主治医と十分に相談しながら、最適と思われる治療法を選択することが大切です。以下に、治療の一般的な考え方を示します。
これらの進行期であれば、がんを肉眼で確認することはできません。もし将来の妊娠・出産を希望なさるのであれば、子宮の頸部のみを部分的に切除する手術(子宮頸部円錐切除術)を行うことで、子宮の大部分を温存し、妊娠・出産のチャンスを残すという選択肢もあります。ただし、円錐切除術の影響で子宮頸部が狭くなり、月経の出血が排出されにくくなったり、妊娠しづらくなることがあります。また子宮頸部が短くなるので、せっかく妊娠しても早産しやすくなる可能性もあります。子宮頸部の異形成のみであれば、レーザーなどを用いて、病変部を焼くだけの治療法もあります。
一方、子宮温存の希望がない患者さんでは、子宮全体を摘出する手術(単純子宮全摘出術)が選択されます。
これらの進行期になると、がんが肉眼でも見えるようになりますが、病変は子宮頸部に留まるか、子宮の周辺組織に少し広がっている状態です。
このときの根治的な手術は、子宮に加えて腟の一部、卵巣・卵管、子宮周辺の組織やリンパ節を広範囲に摘出する広汎子宮全摘出術です(ⅠA2期の場合は準広汎子宮全摘出術も可)。患者さんによっては卵巣を温存したり、もし将来の妊娠・出産を強く希望なさる場合は子宮頸部と周辺組織のみを切除して子宮体部を温存する手術(広汎子宮頸部摘出術)を行うこともあります。大きな手術になるので、尿が出にくくなったり(排尿障害)、脚がむくんだり(下肢リンパ浮腫)、ホルモンバランスが乱れる(卵巣機能低下)といった、手術後の後遺症に悩まされることがあります。
手術以外に、放射線治療を単独で行ったり、抗がん剤と放射線を併用する(同時化学放射線療法)選択肢もあります。手術後にも、放射線あるいは放射線・抗がん剤の併用治療を追加することがあります。なお、放射線治療には、胃腸の障害、下痢、腸閉塞、皮膚炎といった有害事象があります。抗がん剤には、吐き気、腎機能の障害、白血球減少・貧血・血小板減少(血液毒性)などの有害事象があります。
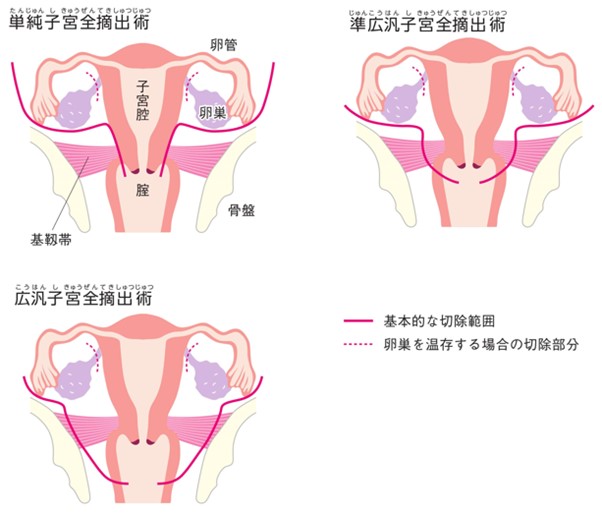
出典:日本婦人科腫瘍学会「患者さんとご家族のための子宮頸がん、子宮体がん、卵巣がん 治療ガイドライン第3版」p.39
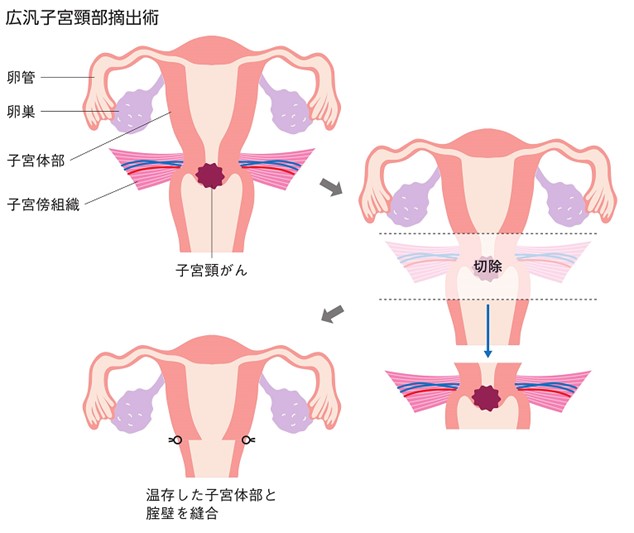
出典:日本婦人科腫瘍学会「患者さんとご家族のための子宮頸がん、子宮体がん、卵巣がん 治療ガイドライン第3版」p.56
子宮頸がんが、子宮を越えて広範囲に広がったり、膀胱や直腸へ進展した場合、あるいは肺や肝臓など骨盤の外まで転移した場合は、手術でなく放射線や抗がん剤による治療を、患者さんの年齢や全身状態に合わせて行います。主に用いられる抗がん剤はプラチナ製剤(シスプラチン・カルボプラチン)ですが、最近は免疫チェックポイント阻害薬(抗PD-1抗体ペムブロリズマブ・セミプリマブ)や分子標的薬(血管新生阻害剤ベバシズマブ)といった、新たな選択肢も増えています。これらの治療と並行して、がんの進行に伴うからだやこころのツラさを和らげる緩和治療も行います。
子宮頸がんを克服するには、①HPVワクチンを接種してがんを予防する1次予防と、②子宮頸がん検診でがんを早期発見・早期治療する2次予防が、ともに重要です。もし気になる症状があったり、HPVワクチンやがん検診について知りたいときは、お近くの産婦人科へご相談ください。
![]() 日本婦人科腫瘍学会:「動画アニメで婦人科がんのことを知ろう/患者さん向け動画アニメーション」
日本婦人科腫瘍学会:「動画アニメで婦人科がんのことを知ろう/患者さん向け動画アニメーション」